Bagi para pesakit Diabetes, Kesan Somogyi dan Fenomena Subuh akan menyebabkan kadar gula dalam darah melonjak lebih tinggi pada waktu pagi.
Salah siapa? Fenomena Subuh berlaku secara semula jadi, akan tetapi Kesan Somogyi sebenarnya berlaku akibat kecuaian dalam pengurusan perubatan pesakit sendiri.
Insulin, Gula dalam Darah dan Tidur
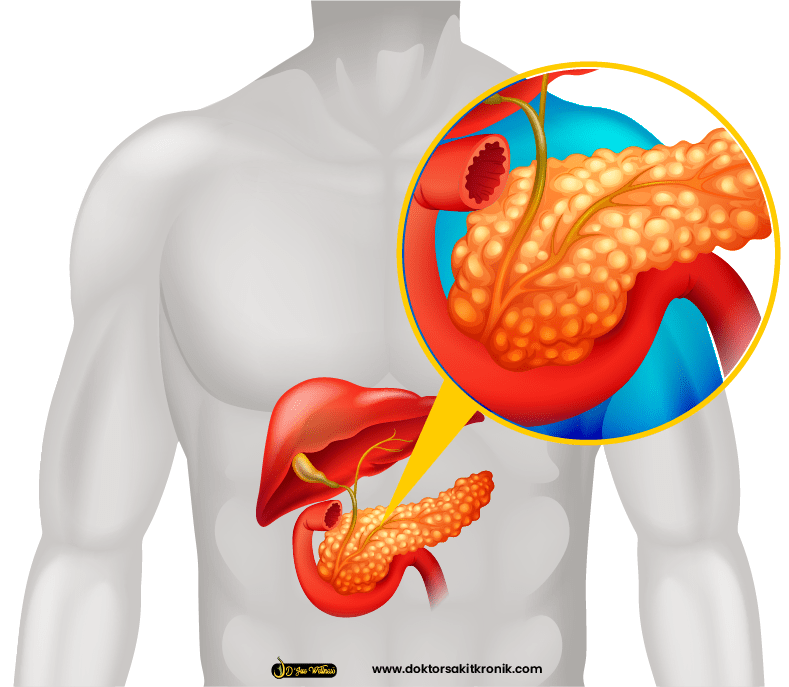
Tubuh manusia menggunakan gula yang disebut Glukosa sebagai sumber tenaga utamanya. Hormon yang disebut Insulin yang dihasilkan oleh Pankreas membantu tubuh memindahkan Glukosa dari aliran darah ke setiap sel tubuh badan manusia.
Semasa tidur, badan tidak memerlukan banyak tenaga. Akan tetapi ketika hendak bangun dari tidur, badan manusia akan bersiap sedia untuk membakar lebih banyak bahan bakar sebagai persediaan bekalan tenaga. Badan akan memberitahu organ Hati untuk mula mengeluarkan lebih banyak Glukosa ke dalam darah. Hal ini akan mencetuskan lebih banyak penghasilan Insulin bagi membantu pengagihan Glukosa ke sel dalam badan.
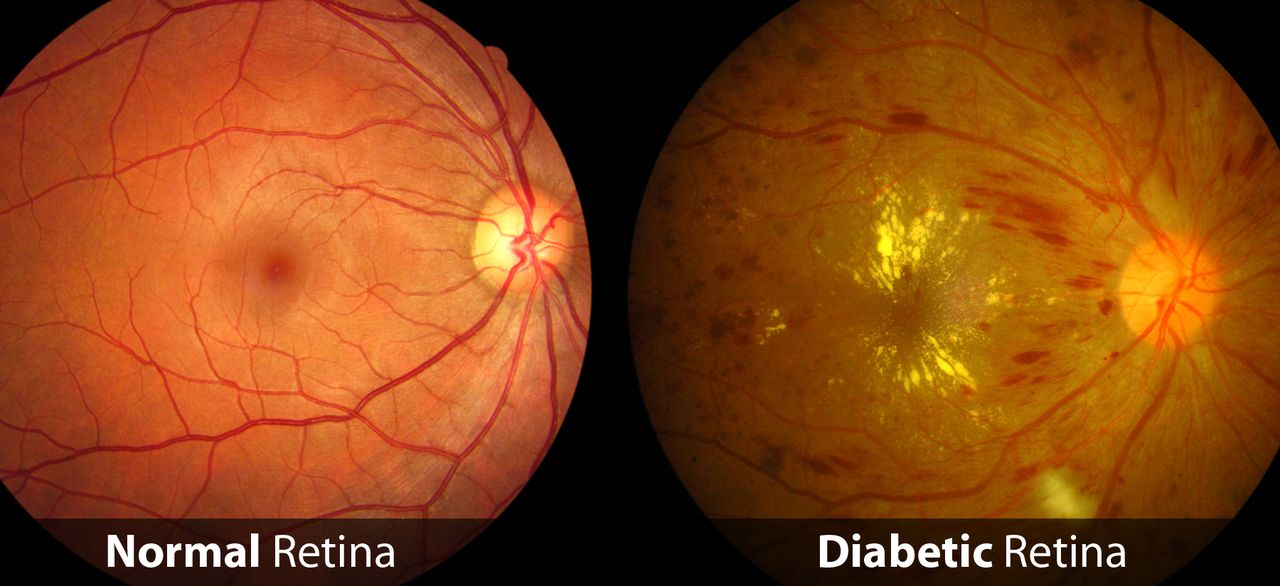
Sekiranya anda menghidap Diabetes, badan anda tidak akan mempunyai Insulin yang mencukupi bagi menangani jumlah Glukosa yang tinggi ini. Hal ini memberi kesan terlalu banyak Glukosa dalam darah anda dan keadaan inilah yang disebut Hiperglisemia.
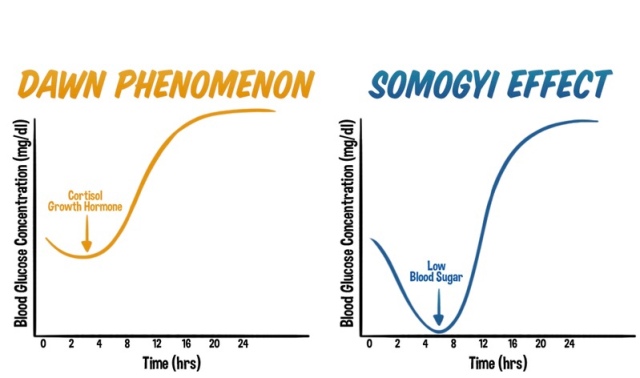
Fenomena Fajar
Sekiranya anda pengidap Diabetes, badan anda tidak akan mampu mengeluarkan banyak Insulin untuk menangani kenaikan gula yang tinggi dalam darah pada awal pagi. Ia dinamakan Fenomena Fajar kerana ia kebiasaanya berlaku antara pukul 3 hingga 8 pagi.
Kesan Somogyi
Kesan Somogyi juga menyebabkan kadar gula yang tinggi dalam darah pada awal pagi. Akan tetapi, ia kebiasanya berlaku apabila pesakit mengambil terlalu banyak atau terlalu sedikit Insulin sebelum tidur, atau ketika pesakit mengambil sebarang makanan ringan pada waktu malam.
Apabila ia berlaku, tahap Glukosa dalam darah akan berkurang dengan pantas dalam hanya semalaman. Tubuh pesakit akan bertindak balas dengan melepaskan hormon yang berfungsi melawan Insulin. Ini bermakna pesakit akan mempunyai terlalu banyak gula dalam darah pada waktu pagi. Keadaan ini pula dipanggil Hiperglisemia Pemulihan (Rebound Hyperglycemia).
Dalam kedua-dua keadaan ini, tahap gula dalam darah akan meningkat pada waktu pagi.